Более четверти века эпидемия ВИЧ-инфекции распространяется по планете, превратившись в пандемию, наносящую всем странам значительный экономический ущерб, и тем самым приводит к социальной дестабилизации. На протяжении всех этих лет проблема ВИЧ/СПИДа была предметом обсуждения в международных организациях, ООН, ВОЗ и других сообществах, оттеснив на второе место рак и сердечно-сосудистые заболевания1 [1].
Важным звеном работы по противодействию распространению ВИЧ-инфекции является выявление лиц, контактных с ВИЧ-инфицированными пациентами, для своевременного обнаружения и профилактики ВИЧ-инфекции среди данного контингента. Эта работа в Российской Федерации регламентирована рядом нормативных документов уровня санитарных правил и методических рекомендаций [2, 3]. Однако источник финансирования этого направления работы на федеральном уровне не определен, стандарты оказания медицинской помощи лицам, контактировавшим с ВИЧ-инфицированным пациентом, не разработаны. В Свердловской области профилактическая работа с контактными (прием инфекциониста, консультирование о мерах профилактики ВИЧ-инфекции, обследование серологическими методами) осуществляется за счет регионального финансирования.
Целью активного выявления лиц, контактных с ВИЧ-инфицированными пациентами, является их динамичное наблюдение и обследование в течение всего периода контакта [2, 3].
Материалы и методы
 Исследование проведено в ГБУЗ Свердловской области «Свердловский областной центр профилактики и борьбы со СПИД» (далее – ОЦ СПИД) с использованием программного модуля «Диспансерное наблюдение за контактными». Контактные с ВИЧ-инфицированными пациентами лица распределены на следующие группы диспансерного наблюдения: гетеро- (код 121) и гомосексуальные (код 122) партнеры ВИЧ-инфицированных пациентов; партнеры по внутривенному употреблению наркотических средств (код 123); дети, рожденные от ВИЧ-инфицированных матерей (код 124); контактные с риском внутрибольничного инфицирования (медицинские работники; лица. пострадавшие в аварийных ситуациях) – код 125; реципиенты, получившие переливание ВИЧ-инфицированной крови и её компонентов (код 127); лица, пострадавшие в бытовых аварийных ситуациях (уколы, порезы) – код 128.
Исследование проведено в ГБУЗ Свердловской области «Свердловский областной центр профилактики и борьбы со СПИД» (далее – ОЦ СПИД) с использованием программного модуля «Диспансерное наблюдение за контактными». Контактные с ВИЧ-инфицированными пациентами лица распределены на следующие группы диспансерного наблюдения: гетеро- (код 121) и гомосексуальные (код 122) партнеры ВИЧ-инфицированных пациентов; партнеры по внутривенному употреблению наркотических средств (код 123); дети, рожденные от ВИЧ-инфицированных матерей (код 124); контактные с риском внутрибольничного инфицирования (медицинские работники; лица. пострадавшие в аварийных ситуациях) – код 125; реципиенты, получившие переливание ВИЧ-инфицированной крови и её компонентов (код 127); лица, пострадавшие в бытовых аварийных ситуациях (уколы, порезы) – код 128.
Были проанализированы пол, возраст, социальный статус, уровень образования, дополнительные риски, место и время возникновения бытовых аварий, причины снятия с диспансерного учета.
В работе использованы эпидемиологический и статистический методы исследования. Для анализа полученных результатов использовали общепринятые статистические приемы, определяли среднюю арифметическую (М) и ее стандартную ошибку (m). Различия считали достоверными при р < 0,05.
Результаты
Одной из задач эпидемиологического расследования случая ВИЧ-инфекции является выявление контактных лиц, обследование и определение сроков их диспансерного наблюдения. Обследование проводят с целью выявления среди них уже зараженных ВИЧ-инфекцией, их своевременного лечения и ограничения активности в качестве источника инфекции [3].
 Согласно нормативным документам [3], комплекс мероприятий в отношении контактных лиц включает обследование на ВИЧ серологическими методами при выявлении контакта, через 3, 6, 12 мес. после контакта, далее (при продолжающемся контакте) – 1 раз в 6 мес. на протяжении всего периода контакта. Данный подход универсален ко всем типам контактов с ВИЧ-инфицированными пациентами. Снятие с диспансерного учета контактных лиц проводится через 1 год после окончания контакта при отсутствии антител к ВИЧ (за исключением детей, рожденных ВИЧ-инфицированными женщинами).
Согласно нормативным документам [3], комплекс мероприятий в отношении контактных лиц включает обследование на ВИЧ серологическими методами при выявлении контакта, через 3, 6, 12 мес. после контакта, далее (при продолжающемся контакте) – 1 раз в 6 мес. на протяжении всего периода контакта. Данный подход универсален ко всем типам контактов с ВИЧ-инфицированными пациентами. Снятие с диспансерного учета контактных лиц проводится через 1 год после окончания контакта при отсутствии антител к ВИЧ (за исключением детей, рожденных ВИЧ-инфицированными женщинами).
За последние пять лет (с 2012 по 2016 г.) в Свердловской области число лиц, обследованных как контактные (код 120), ежегодно составляет 42,6 ± 3,9 тыс. человек, причем оно резко возросло с 2012 г. – в 1,5 раза по сравнению с периодом 2008–2011 гг., когда ежегодный показатель составлял в среднем 28,0 ± 2,6 тыс. человек. В настоящее время на 1 новый случай ВИЧ-инфекции в Свердловской области приходится в среднем 6,3 ± 0,6 обследованных контактных (по сравнению с 5,8 ± 0,5 в 2008–2011 гг.), в то время как общероссийский показатель стабильно составляет 2,2 ± 0,1 на 1 новый случай ВИЧ-инфекции (рис. 1).
Для совершенствования учета лиц, контактирующих с ВИЧ-инфицированными пациентами, в ОЦ СПИД был разработан программный модуль «Диспансерное наблюдение контактных», который с 2014 г. используется в работе медицинскими организациями, подведомственными Министерству здравоохранения Свердловской области. Благодаря тщательно проведенным эпидемиологическим расследованиям в 2016 г. предположительный путь инфицирования установлен в 100% новых случаев ВИЧ-инфекции, у 47,1% пациентов удалось выявить источник инфекции.
Привлечение контактных лиц к обследованию и диспансерному наблюдению чаще реализуется методом «оповещения партнеров», когда ВИЧ-инфицированному пациенту предоставляется возможность либо самостоятельно сообщить партнерам о риске заражения ВИЧ и пригласить на консультацию в ОЦ СПИД, либо предоставить консультанту контактную информацию о партнерах. При бытовых аварийных ситуациях основным методом работы является самообращение. С целью активного привлечения контактных лиц к обследованию применяется патронажный метод работы: приглашение на следующий визит во время текущего приема у врача (в 2016 г. такой метод был использован в 52,0% случаев), рассылка писем с приглашением на адрес проживания (19,3%), приглашение по телефону (18,5%) или через партнера (8,0%), патронажные визиты по месту проживания (1,8%).
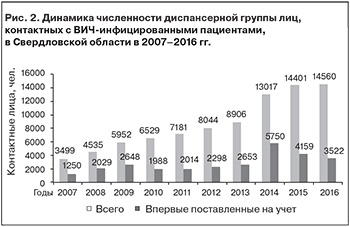
 Численность контактных лиц, находящихся под диспансерным наблюдением, ежегодно растет (рис. 2). Внедрение программного модуля «Диспансерное наблюдение контактных» способствовало росту числа контактных, состоящих на диспансерном учете в ОЦ СПИД (консультативно-диагностических кабинетах и кабинетах инфекционных заболеваний), в 2,2 раза по сравнению с 2013 г. Так, в 2016 г. показатель выявляемости контактных лиц составил 62,6 на 100 поставленных на учет ВИЧ-инфицированных пациентов, превысив показатель 2013 г. (40,0 на 100 поставленных на учет ВИЧ-инфицированных) более чем в 1,5 раза.
Численность контактных лиц, находящихся под диспансерным наблюдением, ежегодно растет (рис. 2). Внедрение программного модуля «Диспансерное наблюдение контактных» способствовало росту числа контактных, состоящих на диспансерном учете в ОЦ СПИД (консультативно-диагностических кабинетах и кабинетах инфекционных заболеваний), в 2,2 раза по сравнению с 2013 г. Так, в 2016 г. показатель выявляемости контактных лиц составил 62,6 на 100 поставленных на учет ВИЧ-инфицированных пациентов, превысив показатель 2013 г. (40,0 на 100 поставленных на учет ВИЧ-инфицированных) более чем в 1,5 раза.
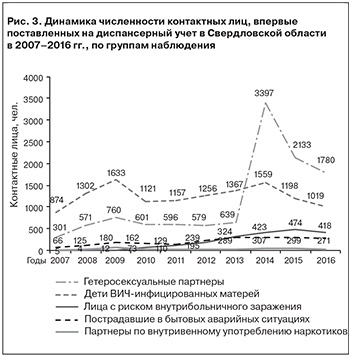
Как показано на рис. 3, резкий рост численности диспансерной группы контактных в 2014 г. (в 5,2 раза по сравнению с 2013 г.) обусловлен тем, что под наблюдение были взяты половые партнеры ВИЧ-инфицированных пациентов, в результате чего эта группа диспансерного наблюдения стала преобладающей. Кроме того, благодаря использованию программного модуля удалось в 2,2 раза повысить число впервые поставленных на диспансерный учет партнеров по внутривенному употреблению наркотиков. Обращает на себя внимание рост числа поступивших под диспансерное наблюдение контактных лиц, пострадавших при оказании/получении медицинской помощи, в 2016 г. в 83,6 раза по сравнению с 2007 г., и при бытовых аварийных ситуациях – в 4,1 раза.
В результате изменилась структура групп диспансерного наблюдения среди впервые поставленных на учет (рис. 4): в 2016 г. среди них преобладали лица, имеющие половой гетеросексуальный контакт с ВИЧ-инфицированными (50,6%), вторым по частоте регистрации был вертикальный тип контакта – между матерью и ребенком (28,9%). Доля остальных типов контактов невелика: медицинские аварии – 11,6%, бытовые аварии – 7,7%, партнеры по внутривенному употреблению наркотиков – 0,6%, реципиенты ВИЧ-инфицированной крови и ее компонентов и гомосексуальные половые партнеры ВИЧ-инфицированных – по 0,3%.
Увеличение числа зарегистрированных медицинских аварий связано с внедрением в работу медицинских организаций Свердловской области алгоритма действий медицинских работников по профилактике профессионального инфицирования гемоконтактными инфекциями, согласно которому регистрации подлежат все случаи аварийных ситуаций с экспозицией крови, а не только произошедшие при оказании медицинской помощи ВИЧ-инфицированным.
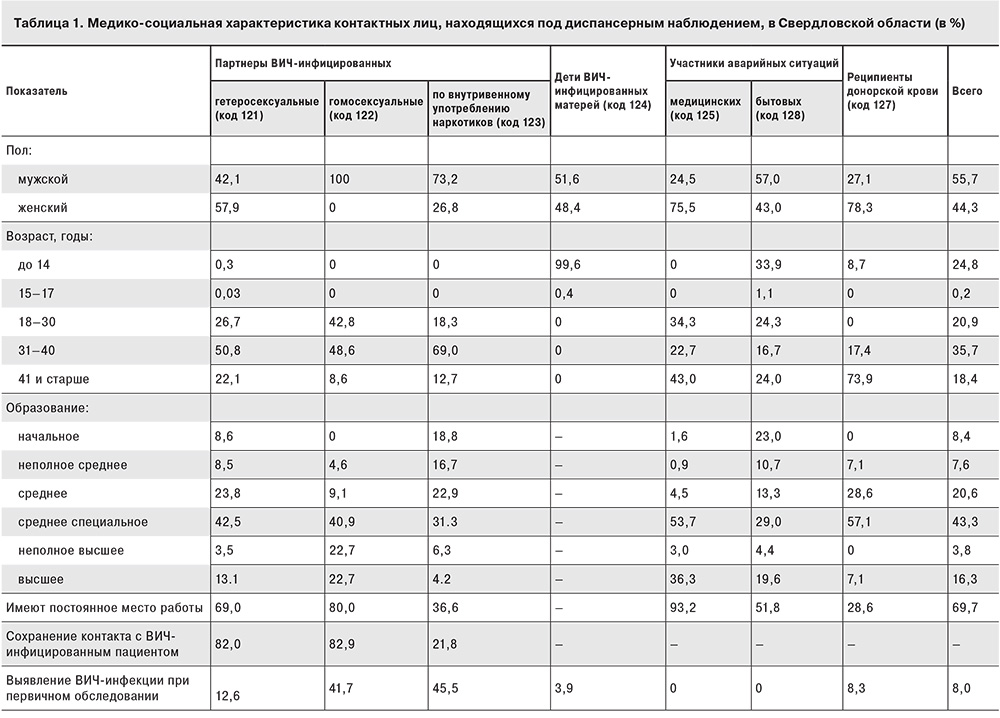
 Анализ медико-социальных характеристик пациентов, поставленных на диспансерный учет в качестве контактных по ВИЧ-инфекции, показал, что их гендерная структура зависит от типа контакта. Так, женщины преобладают при половом гетеросексуальном контакте (57,9%), медицинских авариях (75,5%) и среди реципиентов инфицированной донорской крови (78,3%). Мужчины доминируют в половых гомосексуальных контактах (100,0%), при внутривенном употреблении наркотиков (73,2%) и в бытовых аварийных ситуациях (57,0%).
Анализ медико-социальных характеристик пациентов, поставленных на диспансерный учет в качестве контактных по ВИЧ-инфекции, показал, что их гендерная структура зависит от типа контакта. Так, женщины преобладают при половом гетеросексуальном контакте (57,9%), медицинских авариях (75,5%) и среди реципиентов инфицированной донорской крови (78,3%). Мужчины доминируют в половых гомосексуальных контактах (100,0%), при внутривенном употреблении наркотиков (73,2%) и в бытовых аварийных ситуациях (57,0%).
Среди контактных лиц дети до 14 лет составили 24,4%, у них преобладал вертикальный тип контакта (91,9%). Наиболее представительной была группа лиц в возрасте от 31 года до 40 лет (35,9%), молодежь в возрасте от 21года до 30 лет составила 19,9%, лица в возрасте от 41 года до 50 лет – 13,4%. В старших возрастных группах (61 год и старше) также зарегистрированы случаи контакта с ВИЧ-инфицированными пациентами. Причинами постановки на учет представителей этих групп стали бытовые (36,5%) и медицинские (31,7%) аварийные ситуации, а также половые гетеросексуальные контакты (23,8%); для лиц старше 71 года – переливание инфицированной донорской крови (30,0%).
Медико-социальная характеристика лиц, контактирующих с ВИЧ-инфицированными пациентами, представлена в табл.1.
Так, среди лиц, контактных по половому гетеросексуальному типу, преобладали женщины (57,9%) в возрасте от 31 года до 40 лет (50,8%) преимущественно со средним или средним специальным образованием (66,3%). Постоянное место работы имели 69,0%.
Среди лиц, контактных по половому гомосексуальному типу, доминировали мужчины в возрасте 18–40 лет (91,4%). Они имели более высокий уровень образования (неполное высшее и высшее – у 45,4%) и в большинстве (80,0%) имели постоянное место работы.
Наиболее низкий социальный статус был у лиц, контактных по употреблению внутривенных наркотиков: в основном это мужчины (73,2%) в возрасте от 31 года до 40 лет (69,0%), имеющие образование не выше среднего (58,3%) и в 63,4% случаев не имеющие постоянной работы.
Среди пострадавших в аварийных ситуациях медицинских работников большинство (75,5%) составляли женщины, почти половина (43,0%) были в возрасте 41 года и старше, 53,7% имели среднее специальное образование. Реципиентами зараженной донорской крови также чаще являлись женщины (78,3%) в основном старших возрастных групп: 73,9% были в возрасте 41 года и старше.
 В быту риск уколов и порезов острым инструментом примерно одинаков для мужчин и женщин при достаточно широком возрастном диапазоне (от 1,5 до 70 лет), однако в этой группе контактных велика доля детей до 14 лет: они составляют 33,9%. Время наибольшего риска возникновения бытовых аварийных ситуаций – 11.00 и с 19.00 до 20.00, места наибольшего риска – улица (песочницы, скверы, парки) и подъезды. Риск инфицирования ВИЧ при этом крайне низкий: за 15-летний период наблюдения таких случаев не зарегистрировано.
В быту риск уколов и порезов острым инструментом примерно одинаков для мужчин и женщин при достаточно широком возрастном диапазоне (от 1,5 до 70 лет), однако в этой группе контактных велика доля детей до 14 лет: они составляют 33,9%. Время наибольшего риска возникновения бытовых аварийных ситуаций – 11.00 и с 19.00 до 20.00, места наибольшего риска – улица (песочницы, скверы, парки) и подъезды. Риск инфицирования ВИЧ при этом крайне низкий: за 15-летний период наблюдения таких случаев не зарегистрировано.
Основным риском заражения ВИЧ-инфекцией для контактного лица является факт сохранения контакта с ВИЧ-инфицированными: среди гетеросексуальных партнеров – в 82,0% случаев, среди гомосексуальных – в 82,9%. Значительная часть (78,2%) контактных лиц по внутривенному употреблению наркотиков не сохраняют общения с ВИЧ-инфицированными, однако и не прекращают употребления наркотиков.
ВИЧ-инфицированными при первичном обследовании оказались 8,0% контактных лиц, причем наиболее высока выявляемость среди партнеров ВИЧ-инфицированных пациентов по внутривенному употреблению наркотиков (45,5%), их гомосексуальных (41,7%) и гетеросексуальных партнеров (12,6%).
В 2016 г. было снято с учета 29,0% от числа находившихся под диспансерным наблюдением. Основной причиной снятия с учета является окончание срока наблюдения (66,9%), которое особенно характерно для детей, рожденных ВИЧ-инфицированными матерями (94,1%); реципиентов зараженной крови и ее компонентов (90,9%); участников медицинских (91,9%) и бытовых аварийных ситуаций (82,7%). Второй по значимости причиной снятия с учета является выявление у контактных лиц положительного или сомнительного теста на ВИЧ (6,1%), реже – выбытие за пределы Свердловской области (1,8%), отказ от наблюдения (1,2%), летальный исход (0,8%), нахождение в местах лишения свободы (0,2%).
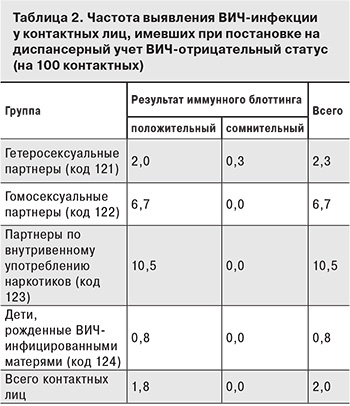
Частота перехода ВИЧ-негативных контактных лиц в положительный ВИЧ-статус составила 1,8% от общего числа состоящих на учете (табл. 2). Наиболее высока частота выявления ВИЧ-инфекции среди партнеров лиц, живущих с ВИЧ/СПИДом (ЛЖВС), по употреблению внутривенных наркотиков (10,5 на 100 лиц данной группы) и гомосексуальных партнеров ЛЖВС (6,7 на 100 контактных). Лучше ситуация среди гетеросексуальных партнеров ЛЖВС: частота выявления положительного или сомнительного теста на ВИЧ – 2,3 на 100 контактных.
Заключение
Результаты нашего исследования свидетельствуют, что для разных типов контакта с ВИЧ-инфицированными пациентами характерны различные гендерные, возрастные и социальные характеристики. Внедрение в работу ОЦ СПИД программного модуля «Диспансерное наблюдение контактных» позволило существенно увеличить число официально зарегистрированных лиц, контактных с ВИЧ-инфицированными пациентами, в первую очередь – с половыми типами контакта, а также активно привлечь контактных к обследованию на ВИЧ, а при положительных результатах тестов – своевременно назначить антиретровирусную терапию, снизив тем самым их активность в качестве источника инфекции.
Результатом активной профилактической работы (консультирование, назначение постконтактной химиопрофилактики) явилось отсутствие случаев инфицирования ВИЧ среди медицинских работников и граждан, пострадавших в аварийных ситуациях с экспозицией крови. В то же время влияние профилактических технологий на частоту заражения ВИЧ-инфекцией среди лиц с половым и наркотическим типами контактов с ВИЧ-инфицированными нуждается в дальнейшем изучении.
Для своевременного и полного выявления лиц, контактных с ВИЧ-инфицированными пациентами, последующего их наблюдения с обследованием, патронажем, до- и постконтактной химиопрофилактикой необходимо разработать стандарт оказания медицинской помощи, позволяющий обеспечить ее доступность и единообразие подходов в работе с этой группой населения.



