В современных условиях эпидемиологические методы исследования успешно используются при изучении факторов риска сердечно-сосудистых, онкологических и многих других заболеваний. Итоги эпидемиологических исследований служат совокупной оценкой мер профилактики и результатов их применения. На сегодняшний день важнейшим аспектом качества оказываемой медицинской помощи является приверженность врачей клиническим рекомендациям, основанным на принципах клинической эпидемиологии и доказательной медицины в области профилактики, диагностики и лечения различных заболеваний, в том числе сердечно-сосудистых.
Ишемическая болезнь сердца (ИБС) является одной из ведущих причин смертности в мире. Так, по оценке ВОЗ, ежегодно от ИБС умирает более 7 млн человек. По информации ESO (European Stroke Organisation) [1, 2], от острого инфаркта миокарда (оИМ), включая повторный (пИМ), умирают почти 45,4% больных ИБС. Следует отметить, что в последние 15 лет наблюдается тенденция к снижению смертности как в мире, так и в Российской Федерации. Если в 2000 г. от сердечно-сосудистых заболеваний в России умерло 1,23 млн человек, то уже в 2013 г. уровень смертности впервые был ниже 1 млн случаев. 2015 г. в России был годом борьбы с сердечно-сосудистыми заболеваниями. За счет внедренных профилактических программ улучшилось качество медицинской помощи больным с острыми сосудистыми заболеваниями, при этом снизилась летальность от ИМ, увеличилось число больных, которым была проведена эндоваскулярная реваскуляризация в остром периоде ИМ. Хотя проведение первичного чрескожного коронарного вмешательства (ЧКВ) в рекомендованные сроки для практического здравоохранения остается трудновыполнимой задачей [3].
Болезни системы кровообращения остаются ведущей причиной смертности и ухудшения демографической ситуации в Российской Федерации [4]. Так, в 2015 г. от болезней системы кровообращения в стране умерло 930 000 человек, а в 2016 г. – 900 000 человек (показатель смертности составил 614 на 100 тыс. населения).
В структуре смертности от болезней системы кровообращения ИБС в 2016 г. составила 48% (325 случаев на 100 тыс. населения), включая смертность от ИМ и пИМ – 9 и 4% соответственно.
Одним из показателей, используемых ВОЗ для оценки глобального бремени болезней, является количество лет жизни, утраченных в результате инвалидности (disability-adjusted life year – DALY). Согласно этому показателю, Российская Федерация в 2012 г. потеряла 181 год на 1000 человек из-за преждевременной смерти и нетрудоспособности от болезней сердца и сосудов [5].
В 1980-е годы рядом национальных и международных организаций США и Канады впервые было предложено объединить базовые принципы лечения, основанные непосредственно на научных доказательствах [6–8]. На сегодняшний день в большинстве развитых стран во врачебной практике используются клинические рекомендации, разработанные по различным направлениям медицины, способствующие принятию эпидемиологически обоснованных клинических решений по диагностике, профилактике и лечению инфекционных и неинфекционных заболеваний [6–8]. Внедрение клинических рекомендаций позволяет использовать во врачебной практике наиболее эффективные и безопасные медицинские технологии, лекарственные средства и исключить необоснованные медицинские вмешательства, а также повысить качество медицинской помощи. Лидерами в области профилактики болезней системы кровообращения являются Европейское общество кардиологов и Европейская ассоциация по профилактике сердечно-сосудистых заболеваний и реабилитации (ESC/EACTS), а также Американская ассоциация сердца/Американская ассоциация инсульта (ACCF/AHA).
Первыми в Российской Федерации были опубликованы федеральные клинические рекомендации «Бронхиальная астма» (1995), а через 2 года – Федеральные клинические рекомендации по диагностике и лечению хронической обструктивной болезни легких. В настоящее время в России издаются и регулярно обновляются различные федеральные клинические рекомендации по диагностике, профилактике и лечению сердечно-сосудистых заболеваний, в том числе клинические рекомендации «Реабилитация и вторичная профилактика у больных, перенесших острый инфаркт миокарда с подъемом сегмента ST».
Следует отметить, что среди медицинских работников отсутствует единое мнение о необходимости использования федеральных клинических рекомендаций. В связи с этим целью нашего исследования была оценка приверженности врачей амбулаторно-поликлинической организации клиническим рекомендациям при проведении профилактики пИМ.
Материалы и методы
Выборку данных о заболеваемости и смертности проводили из формы № 12 «Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации» и формы № 14 «Сведения о деятельности стационара» за 2009–2015 гг., а также базы данных Европейского регионального бюро ВОЗ «Здоровье для всех».
Разделение стран в зависимости от уровня смертности на 4 группы (с низким, ниже среднего, выше среднего и высоким уровнями смертности) проводили методом расчета квартилей. В качестве среднего значения принимали медиану – второй квартиль (Q2).
Для оценки приверженности клиническим рекомендациям врачей кардиологов и терапевтов проведено одномоментное поперечное исследование в филиале городской поликлиники г. Москвы. Проанализированы 126 амбулаторных карт 66 мужчин и 60 женщин, соответствующих критериям включения и исключения, с диагнозом ИМ в анамнезе за 3 года (2012–2015 гг.). Средний возраст пациентов составил 71±10,6 года. Проанализировано соответствие назначений лекарственной терапии Федеральным клиническим рекомендациям у пациентов, имеющих в анамнезе пИМ, развившийся через 28 дней от предыдущего инфаркта, и пациентов, не имеющих пИМ в анамнезе.
Для определения средних значений показателей использовали статистические методы с расчетом среднеквадратических отклонений. Оценку достоверности проводили с использованием t-критерия Стьюдента.
Результаты и обсуждение
Уровень смертности в период с 1990 по 2014 г. в разных странах ЕС варьировал от 26 до 280 случаев на 100 тыс. населения, что позволило провести деление на страны с низким, ниже среднего, выше среднего и высоким уровнями смертности, используя метод деления на квартили, за период 1990–2014 гг. Значения первого квартиля (Q1) – от 130,2 на 100 тыс. населения в 1990 г. до 68,8 на 100 тыс. населения в 2014 г., второго квартиля (Q2) – соответственно 201,7–112,9, третьего квартиля (Q3) – 307,3–202,2, четвертого квартиля (Q4) – 307,3–202,2. При этом критерием низкого уровня смертности были показатели в пределах Q1, уровня ниже среднего – от Q1 до Q2, уровня выше среднего – от Q2 до Q3, высокого уровня – выше Q3.
Российская Федерация относится к странам с высоким уровнем смертности от ИБС: в 2014 г. показатель смертности был в 3,5 раза выше, чем в Болгарии (уровень смертности выше среднего), в 5 раз выше, чем в Германии (уровень смертности ниже среднего) и более чем в 13 раз выше, чем во Франции (низкий уровень смертности) (рис. 1, см. на вклейке).
Анализ динамики смертности от ИБС в1990–2014 гг. в странах ЕС в целом показывает снижение ее в 2 раза (с 144,82 до 68,86 случаев на 100 тыс. населения), в то время как в Российской Федерации за аналогичный период показатель смертности был в 3–5 раз выше и в 2014 г. составил 342,29 на 100 тыс. населения.
Тенденция снижения смертности от ИБС в странах ЕС в период с 1998 по 2014 гг. была более выражена [темп снижения (Тсн.) – 4,10%] по сравнению с 1990–1997 гг. (Тсн. – 1,12%). Изменение Тсн. смертности от ИБС в странах ЕС в 1997–1998 гг. совпало с введением различных клинических рекомендаций по оказанию медицинской помощи больным с сердечно-сосудистой патологией.
В Российской Федерации в 1997–2006 гг. наблюдался умеренный рост смертности от ИБС (Tпр. – 0,81%), начиная с 2007 г. смертность стала снижаться (Тсн. – 2,52%). Следует отметить, что с 2006 г. в России был издан ряд клинических рекомендаций по лечению и профилактике сердечно-сосудистых заболеваний, в том числе по реабилитации и вторичной профилактике у больных с ИМ, а 2015 г. был объявлен Национальным годом борьбы с сердечно-сосудистыми заболеваниями. В этот период снижение смертности от ИБС было еще более выраженным.
Однако анализ заболеваемости оИМ в Российской Федерации за 2009–2015 гг. не показал выраженной тенденции: в 2009 г. показатель заболеваемости составил 113,9 ± 4,56 на 100 тыс. населения, в 2015 г. – 109,1 ± 4,36 соответственно (Тсн. – 0,54%), при этом заболеваемость пИМ имеет тенденцию к росту: с 17,2 ± 1,27 на 100 тыс. населения в 2009 г. до 20,2 ± 1,59 – в 2015 г. (Tпр. = 1,90%; p ≤ 0,05).
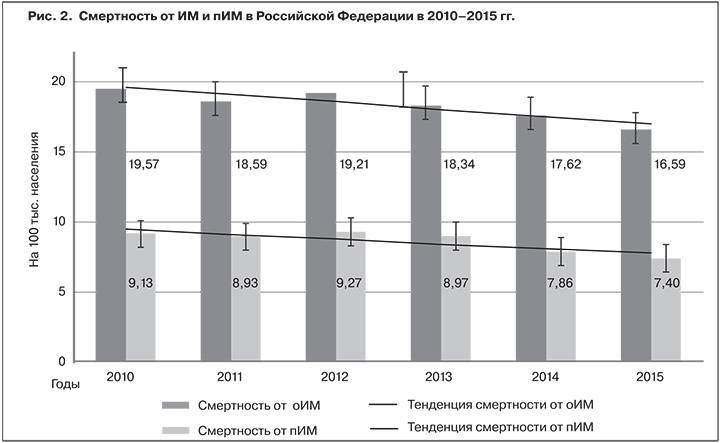
Смертность от ИМ снизилась с 19,57 ± 1,52 на 100 тыс. населения в 2010 г. до 16,59 ± 1,20 – в 2015 г. (p ≤ 0,05), темп снижения -2,91%,
Смертность от пИМ в изучаемый период не имела достоверных признаков снижения, изменившись с 9,13 ± 1,27 случаев на 100 тыс. нас. в 2010 г. до 7,72 ± 1,59 в 2015 г. (Тсн. – 4,0%; рис. 2).
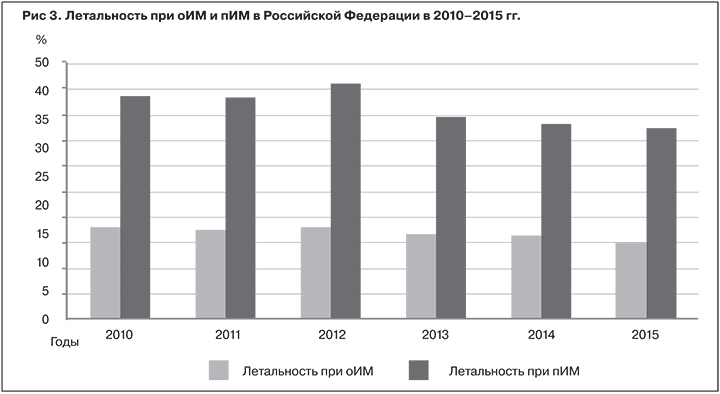
Показатель летальности от пИМ в России в 2010–2015 гг. более чем в 2 раза выше, чем от ИМ. В 2015 г. показатель летальности от пИМ составил 37,5%, в то время как от первичного оИМ – 15,2% (рис. 3).
Высокие уровни инцидентности и смертности от пИМ могут свидетельствовать, в том числе, о недостаточном уровне вторичной профилактики ИМ. В связи с этим была проведена оценка соответствия назначений лекарственной терапии пациентам с пИМ и без пИМ в анамнезе в одном из филиалов поликлиники г. Москвы федеральным клиническим рекомендациям.
Анализ 126 амбулаторных карт показал, что диагноз пИМ не был установлен ни у одного пациента, однако у 9 пациентов ИМ развивался в период от 28 дней до 1 года после предыдущего ИМ, что соответствует временным критериям для постановки диагноза пИМ, установленным российскими клиническими рекомендациями «Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы» [9]. На основании их рекомендации I класса, а также уровня доказательности А являются доказано эффективными и рекомендованы для приема всем пациентам.
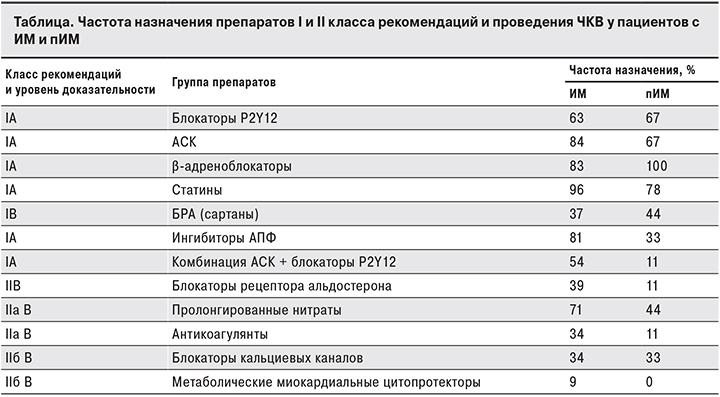
Была проведена оценка лекарственной терапии препаратами I и II классов рекомендаций среди больных с однократным ИМ и ИМ, подходящим под критерии пИМ (см. таблицу).
Препараты I класса рекомендаций назначали не всем пациентам. Максимально часто назначали селективные β-блокаторы: (84% пациентов с однократным ИМ и до 100% пациентов, перенесших пИМ). Значимо различалась частота назначения препаратов трех классов: статинов (96% пациентов с однократным ИМ и до 78% пациентов, перенесших пИМ), ингибиторов ангиотензинпревращающего фермента (иАПФ) – 81 и 33% соответственно и блокаторов ангиотензиновых рецепторов (БРА) – 89 и 37%. Следует отметить, что если БРА имеют уровень доказательности В, то статины и иАПФ, являясь препаратами с уровнем доказательности А, рекомендованы к неограниченно долгому приему что подтверждено отечественными и зарубежными клиническими исследованиями [9–11]. Особое внимание необходимо обратить на разницу в частоте назначений комбинации препаратов ацетилсалициловой кислоты (АСК) и ингибиторов Р2Y12 рецепторов аденозина, имеющую I класс рекомендаций и класс доказательности А, которую назначали лишь 54% пациентов с однократным ИМ и 11% пациентов, перенесших пИМ. При этом следует отметить, что монотерапию этими лекарственными средствами применяли более чем у 60% пациентов.
Несмотря на давно доказанную высокую эффективность хирургической реваскуляризации миокарда по сравнению с медикаментозным лечением у больных в остром периоде ИМ, догоспитальный тромболизис с последующей своевременной ангиографией и ЧКВ был проведен лишь 28% больных с оИМ [9–13]. В группе пациентов, перенесших пИМ, подобное вмешательство было проведено лишь в 22% случаев.
Препараты классов доказательности IIА и IIВ врачи назначали еще реже (см. таблицу 1). Метаболические миокардиальные цитопротекторы назначали 9% пациентов в группе с однократным ИМ и не назначали пациентам, перенесшим пИМ, блокаторы кальциевых каналов – 34 и 33% пациентов соответственно, блокаторы рецепторов альдостерона – 39 и 11%, антикоагулянты – 34 и 11%. Высокая частота назначения пролонгированных нитратов (70% больных с ИМ в анамнезе) обусловлена приемом этой группы препаратов в качестве терапии второй линии при приступах стенокардии как сопутствующей патологии, хотя в ряде современных исследований (Fourth International Study of Infarct Survival – ISIS-4) было показано, что нитраты не оказывают никакого влияния на прогноз жизни больных с высоким риском осложнений, в частности, у пациентов, перенесших ИМ.
Заключение
Заболеваемость и смертность от ИБС и оИМ в Российской Федерации находятся на высоком уровне. В 2010–2015 гг. смертность от пИМ была более чем в 2 раза выше, чем от однократного ИМ.
Результаты, полученные при анализе амбулаторных карт, показали несоответствие тактики инвазивной и лекарственной терапии при проведении профилактики пИМ современным клиническим рекомендациям, а также низкий уровень его диагностики. Следует отметить недостаточную частоту назначения препаратов уровня доказательности IА (иАФП, БРА, комбинацию АСК и ингибиторов Р2Y12 рецепторов аденозина) и очень невысокую долю применения наиболее доказанного метода профилактики пИМ – реваскуляризации при помощи ЧКВ, что свидетельствует о низкой приверженности врачей амбулаторно-поликлинической организации клиническим рекомендациям по профилактике ИМ.



