Эхинококкоз (Э) – тяжелое, хронически протекающее паразитарное заболевание, вызываемое ленточными червями рода Echinococcus. Заболевание встречается в Южной Америке, Азии, Восточной Европе, России [1–4].
Регистрация этого гельминтоза была начата в СССР в 1983 г. Существует 4 формы Э: кистозный, вызываемый Echinococcus granulosus; альвеолярный, вызываемый E. Multilocularis; поликистозный, вызываемый E. vogeli, и монокистозный, вызываемый E. oligarthrus.
Для людей основное значение имеют кистозный и альвеолярный Э. Наиболее тяжело протекает последний. Но его отдельную регистрацию в стране ввели только в 2013 г.
В 2015 г. в стране зарегистрировано 437 случаев кистозного Э и 54 случая альвеококкоза (А). Озабоченность вызывают ежегодные летальные исходы заболевания: в 2014 г. умерли 4 человека, а в 2015 – 3.
Наиболее высокая заболеваемость регистрируется в регионах, где население занимается охотой и животноводством.
На мясоперерабатывающих предприятиях у сельскохозяйственных животных каждый год выявляют более 30 000 случаев Э. Среди зараженных животных 1-е (48%) и 2-е места (32%) занимают крупный и мелкий рогатый скот соответственно, свиньи составляют 19%, лошади – 1%1.
Кировская область располагается на севере Приволжского федерального округа. Область не отличается развитым животноводством, и биогельминтозы по распространенности занимают только 3-е место после контагиозных гельминтозов и геогельминтозов. Однако случаи кистозного Э и А регистрируются в области ежегодно.
Целью данного исследования явилось изучение особенностей эпидемиологии Э. на территории Кировской области.
Материалы и методы
В работе использованы карты эпидемиологического обследования жителей Кировской области, проходивших лечение по поводу Э. в ФБУЗ «Центр гигиены и эпидемиологии в Кировской области» с 2007 по 2015 г. Среди пациентов было 22 (61,1%) женщины и 14(38,9%) мужчин. Распределение по возрасту было следующим: от 18 до 30 лет – 4 (11,1%) человека, от 31 года до 40 лет – 3(8,3%), от 41 года до 50 лет – 7(19,4%), от 51 года до 60 лет – 15(41,6%), старше 60 лет – 7(19,4%). Пациентов обследовали методами ИФА (набор «Эхинококк-IgG-ИФА-БЕСТ», АО «Вектор-Бест», Россия) или РНГА (диагностикум эхинококковый эритроцитарный сухой, ГНЦ ВБ «Вектор», Россия). Диагностический титр 1/100. Окончательный диагноз выставляли после обследования методами УЗИ, магнитно-резонансной (МРТ) и компьютерной томографии (КТ).
После оперативного лечения проводили патолого-гистологическое исследование удаленного материала. Информация использована с соблюдением конфиденциальности. Статистическую обработку результатов осуществляли на персональном компьютере с использованием лицензионных программных средств Microsoft Exсel. Рассчитывали средние величины (М), ошибку средней величины (m). Достоверность различий качественных показателей оценивали при помощи критерия Пирсона χ2 для четырехпольных таблиц с поправкой Йейтса на непрерывность выборки (при ожидаемой частоте < 10); различия считались значимыми при р < 0,05.
Результаты
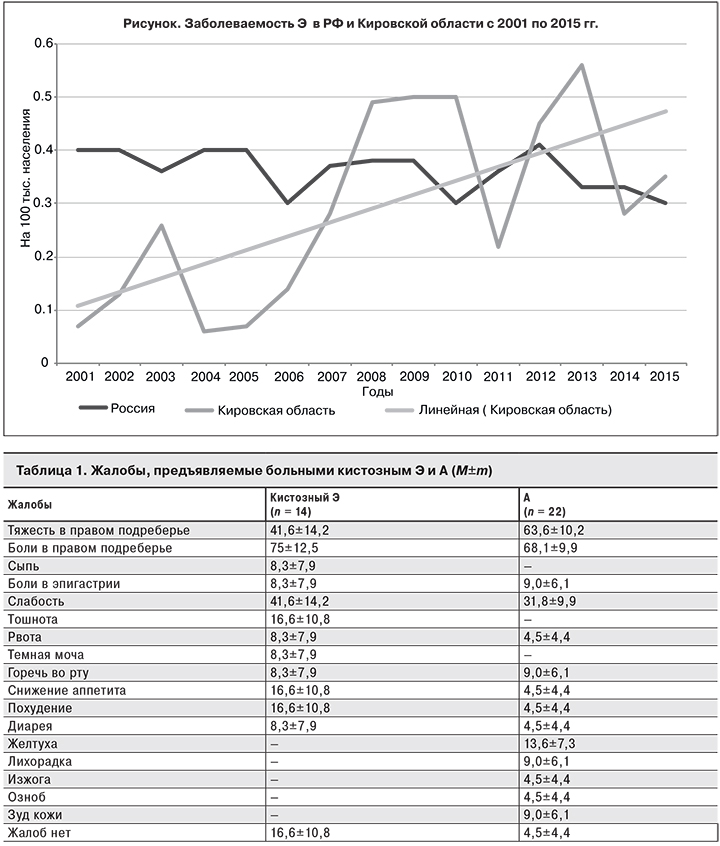
Заболеваемость Э в Кировской области имеет тенденцию к росту и в последние годы превышает среднероссийскую (см. рисунок).
Всего за период 2007–2015 гг. в области было выявлено 36 случаев Э, из них кистозный Э составил 38,9%, А – 61,1%. Все пациенты, кроме одного, были жителями Кировской области. Среди больных кистозным Э лица старше 50 лет составили 50%, среди больных А – 68,2%.
При сборе анамнеза выяснить точно путь заражения не представлялось возможным. Тем не менее, в группе кистозного Э большинство (71,4%) пациентов сообщали о регулярном сборе лесных ягод, 50% держали собак, 14,2% ухаживали за сельскохозяйственными животными. Среди больных кистозным Э горожане составили 78,5%.
Среди больных А на сбор лесных ягод указали 90,9% пациентов, на контакт с собаками – 68,1%, с сельскохозяйственными животными – 36,4%. Кроме того, 22,7% заболевших регулярно охотились, 18,1% принимали участие в обработке шкур диких животных. В этой группе преобладали сельские жители (86,3%).
Говоря о социальной структуре пациентов, следует отметить, что практически с одинаковой частотой были представлены рабочие, служащие, пенсионеры и безработные. Единственное отличие состояло в том, что работники сельского хозяйства болели только А. Среди них не зарегистрировано ни одного случая кистозного Э.
Надо отметить, что у больных Э в Кировской области преобладает поражение печени: при кистозном Э оно встречалось в 92,9% случаев, при А – в 100%. За исследуемый период при кистозном Э только у 2 больных обнаружено поражение легких и у 1 – селезенки. Среди больных А встречалось поражение легких, диафрагмы, надпочечников, поджелудочной железы и лимфатических узлов. Но все это были метастазы из печени.
Диагностика Э часто затруднена. Несмотря на то что врачи области уже неплохо знакомы с этой нозологией, постановка диагноза нередко вызывает затруднения и требует многочисленных обследований. Так, при кистозном Э предварительный диагноз «эхинококкоз» был выставлен только 57,1% пациентов. У остальных диагноз звучал, как «киста печени». В случае А больным выставляли различные предварительные диагнозы: «объемное образование печени», «разрыв печени», «механическая желтуха», «киста печени», «гемангиома», «абсцесс печени», «гепатит». Разнообразные диагнозы, вероятно, связаны с неспецифическими жалобами, предъявляемыми больными (табл. 1).
Самыми распространенными были жалобы на тяжесть и боли в правом подреберье. Большинство жалоб при кистозном Э и при А совпадали, но только больные с А предъявляли жалобы на желтуху, лихорадку, изжогу, озноб и зуд кожи.
У всех пациентов обследование начинали с УЗИ. В дальнейшем применяли серологическое обследования, МРТ и КТ. При серологическом обследовании у 20% пациентов был получен ложноотрицательный результат. Окончательный диагноз, как правило, выставляли после проведения МРТ и КТ.
В настоящее время основным методом лечения Э является хирургическое вмешательство, которое в дальнейшем дополняется химиотерапией [5]. В Кировской области хирургическое лечение подобных больных проводят в Кировской областной клинической больнице сотрудниками кафедры госпитальной хирургии под руководством проф. В.А. Бахтина
С 2007 по 2015 г. все пациенты с кистозным Э были удачно прооперированы и 72% из них в дальнейшем получали специфическую терапию. Послеоперационный период протекал благополучно. Лишь у одного больного он развилось осложнение – плеврит. Среди больных с А хирургическое лечение по разным причинам получили только 72,7%, химиотерапию – 81,8%. У 1 больного послеоперационный период осложнился развитием острой печеночной недостаточности. Летальных случаев не было. Смертельный исход последний раз был зарегистрирован в 2002 г.
Приводим клиническое наблюдение.
Больная Д., 46 лет, жительница одного из районов области. 25.11.99 обратилась к участковому терапевту с жалобами на озноб, повышение температуры до 39,5 оС в течение недели, головные боли, боли при пальпации позвоночника. Принимала аспирин, анальгин без эффекта.
Страдает хроническим гастритом, панкреатитом, остеохондрозом шейного и грудного отдела позвоночника. В 1997 г. диагностирована язвенная болезнь 12-перстной кишки.
При осмотре выявлена болезненность при пальпации поясничного отдела позвоночника, а также живота в мезогастральной области, симптом Пастернацкого положительный. Предварительный диагноз: «поясничный остеохондроз, обострение; о. пиелонефрит?».
Общий анализ крови и мочи от 26.11.1999 без патологии. УЗИ брюшной полости: гепатоспленомегалия, гнойное поражение левой почки? Острый пиелонефрит справа?
Проконсультирована неврологом. Диагноз: «люмбосакральная плексалгия двусторонняя, вертеброгенная».
На рентгенограмме поясничного отдела позвоночника в 2 проекциях выявлены начальные признаки спондиллеза, незначительный сколиоз.
Назначенное лечение (НВПС, эуфиллин, баралгин, лазикс) значительного эффекта не оказало. В общем анализе крови отмечено нарастание СОЭ (с 21 до 27 мм/ч) и эозинофилии (с 1 до 5%).
Для дальнейшего обследования и лечения направлена в Кировскую областную клиническую больницу, где находилась с 10.12.99 по 7.02.2000. После дополнительного обследования выставлен диагноз: «альвеококкоз правой половины печени SVI–SVII с распадом и метастазами в забрюшинное пространство, околочревные лимфоузлы, m. iliopsoas dextra с распадом».
23.12.99 выполнена правосторонняя латеральная лобэктомия SVI–SVII печени. Были удалены паразитарные узлы из забрюшинного пространства, произведена скелетизация аорты, нижней полой вены, чревного ствола, правой почечной артерии. Больная выписана в удовлетворительном состоянии, рекомендовано наблюдение хирурга, контроль АЛТ, АСТ, УЗИ органов брюшной полости через 6 мес.
В течение следующих 6 мес. больная продолжала лечение в домашних условиях под регулярным наблюдением хирурга: беспокоили слабость, недомогание, тупые боли в правом подреберье. Общий анализ крови от 17.04. и 6.05.2000: гипохромная анемия (Нв – 102,0–105,8 г/л), лейкопения (3–4 х 109/л), эозинофилии нет.
В начале июня 2000 г. начали беспокоить пульсирующие боли в области крестца с иррадиацией в правую паховую область. Жалобы расценены как проявление люмбалгии, вертеброгенной этиологии. Поскольку лечение не помогало, 26.06.2000 консультирована абдоминальным хирургом в Кировской областной клинической больнице. 26.06.2000 проведено контрольное УЗИ брюшной полости Выявлена незначительная спленомегалия, другой патологии нет. Рекомендован контроль УЗИ через 6 мес.
Несмотря на проводимое лечение по месту жительства, боли усиливались. 30.08.2000, после проведения МРТ поясничного отдела позвоночника, выставлен диагноз: «альвеококкоз правой половины SVI–SVII печени с метастатическим поражением позвоночника (позвонков L2–L3), компрессией корешка L3 слева. 5.09.2000 выполнена операция: удаление альвеококка из позвоночного канала. Послеоперационный период протекал без осложнений, уменьшилась интенсивность болей. Выписана в удовлетворительном состоянии; рекомендовано ношение корсета, наблюдение невропатолога.
В послеоперационном периоде с 5.10.2000 отмечено нарастание болевого синдрома в поясничном отделе позвоночника с иррадиацией в нижние конечности, снижение чувствительности в ногах, появление опухолевидного образования в поясничной области. Больная из-за интенсивных болей и слабости в ногах в течение 1,5 лет не вставала с постели. Направлена на КЭК, где была определена 1-я группа инвалидности. Для купирования болевого синдрома в течение 1,5 лет назначались наркотические анальгетики. 28.05.02 больная умерла дома.
Клинический диагноз: «альвеококкоз правой половины печени SVI–SVII с распадом и метастазами в забрюшинное пространство, околочревные лимфоузлы, m. iliopsoas dextra с распадом, метастатическим поражением позвоночника (позвонков L2–L3), компрессией корешка L3 слева».
Аутопсию не проводили.
Обсуждение
Э – заболевание широко распространенное [3, 4]. Кистозный Э распространен везде, кроме Исландии и Гренландии. А более характерен для северного полушария [3, 4], хотя сейчас все чаще сообщается, что, возможно, ареал его распространения намного шире.
Кировская область относится к северным регионам России, поэтому неудивительно, что А встречается здесь чаше кистозного Э.
Эпидемиологические особенности заболевания во многом определяются климатом, социальными условиями, традициями в данной местности и уровнем культуры. Кировская область покрыта лесами. В летнее время года сбор грибов и ягод – одно из основных занятий сельского, а также и городского населения. Это определяет основной путь заражения. Между тем нельзя исключить и заражение при контакте с собаками. В других странах этот путь заражения преобладает [6–8].
Среди заболевших Э в Кировской области большинство составляют женщины старше 50 лет, что согласуется с данными прибалтийских ученых [9]. Между тем в мире Э нередко болеют дети, а основную долю больных состаляют лиц моложе 50 лет [8, 10–12]. Известно, что Э развивается медленно, и больные многие годы могут не предъявлять никаких жалоб. Выявление многочисленных случаев Э среди детей и молодых людей может указывать либо на более тяжелое течение заболевания, либо на хорошую диагностику Э в данном регионе.
Клинической особенностью Э в Кировской области можно назвать преимущественное поражение печени. При анализе литературных данных складывается впечатление, что поражение печени более характерно для лиц, живущих в северных странах [4, 9]. А у жителей южных стран чаще встречаются многочисленные поражения других органов: легких, мозга, костей [10, 12, 13].
В настоящее время имеются все возможности для своевременной диагностики Э. Следует признать, что серология на современном этапе имеет лишь вспомогательное значение [14]. Главную роль играют инструментальные обследования. Очень важно, чтобы врачи, проводящие такие исследования, были в курсе эпидемической обстановки в регионе и умели правильно трактовать полученные результаты.
Приведенный клинический случай наглядно демонстрирует перспективы больных А в отсутствие химиотерапии. Экзофитный рост альвеококка с прорастанием в позвоночник у больной длительно расценивали как течение поясничного остеохондроза. Рентгенография поясничного отдела позвоночника оказалась малоинформативной и не позволила выставить верный диагноз. Только при проведении МРТ поясничного отдела позвоночника удалось доказать роль альвеококка как причины метастатического поражения позвоночника (позвонков L2–L3) с развитием компрессионного синдрома. После оперативного лечения в 1999 г. с максимально возможным удалением паразитарных узлов из забрюшинного пространства и области аорты, нижней полой вены, чревного ствола без химиотерапии происходило дальнейшее прогрессирование заболевания, которое привело к летальному исходу. К сожалению, возможность проведения химиотерапии появилась в России только в 2008 г., когда был зарегистрирован препарат немозол.
Статистика показывает, что и сегодня в области не все пациенты получают химиотерапию. К сожалению, в некоторых случаях это бывает связано с неосведомленностью медиков о методах лечения нозологии.
Выводы
- Кировская область является природным очагом Э, где в последние годы отмечается рост заболеваемости этой инфекцией.
- Особенностями эпидемиологии Э на территории области являются отсутствие случаев заболевания среди детей, преобладание среди больных женщин старше 50 лет, наибольший риск заражения Э при сборе лесных ягод.
- Среди форм Э в регионе преобладает А с преимущественным поражением печени.



