На сегодняшний день научными данными подтверждено, что в группу риска с повышенной вероятностью инфицирования и тяжелого течения коронавирусной инфекции входят пациенты с хроническими сердечно-сосудистыми заболеваниями, сахарным диабетом, гипертонической болезнью [1–4]. О влиянии других хронических заболеваний, в частности, болезней печени, пока известно недостаточно. Пациенты с тяжелым фиброзом и циррозом печени (ЦП) представляют собой уязвимую группу с повышенным риском инфицирования и тяжелым течением COVID-19 из-за развития системного иммунодефицитного состояния [5]. Известно, что вирусные инфекции, в том числе COVID-19, при которых вирус, попадая в организм, распространяется с током крови, могут вызывать кратковременное повышение уровней АЛТ и АСТ без значимого нарушения функции печени [3, 6]. Эти изменения биохимических показателей могут отражать как общую активацию иммунитета, так и воспаление, вызванное цитокинами. Такая картина наблюдается у пациентов без сопутствующей патологии печени. Рандомизированный анализ показал, что инфицированные COVID-19 пациенты с ЦП умирают чаще по сравнению с пациентами без ЦП (63% случаев против 12,2%) [7]. Такие больные подвержены более высокому риску декомпенсации и развитию печеночной недостаточности, поскольку инфицированию предшествовало наличие нарушенной функции печени. Кроме того, ученые обнаружили, что вирус SARS-CoV-2 может непосредственно инфицировать клетки печени и холангиоциты, так как они содержат, хотя и в низкой концентрации, специальный фермент (ангиотензинпревращающий фермент 2-го типа – AПФ2), который вирус SARS-CoV-2 использует для проникновения в клетку [2, 4, 8]. В связи с этим интересен случай заболевания COVID-19, тяжелого течения, протекающего на фоне ЦП.
Больная М., 52 лет, находилась на стационарном лечении в терапевтическом отделении больницы с диагнозом: «коронавирусная инфекция, вызванная COVID-19, тяжелая форма. Конкурирующее заболевание – ЦП, класс В по Чайлду–Пью». Поступила с жалобами на повышение температуры тела до субфебрильных цифр в течение 5 дней, затем отмечала появление выраженной одышки, усиливающейся в горизонтальном положении; затруднение дыхания; сухой кашель; першение в горле; желтушность кожи; отечность нижних конечностей; слабость.
Из анамнеза известно, что в 2018 г. у пациентки диагностированы ЦП и гепатит В, по поводу которого она неоднократно лечилась стационарно.
При компьютерной томографии (КТ) органов грудной полости выявлена картина двусторонней полисегментарной интерстициальной пневмонии. Степень тяжести по КТ: 75%, 25 баллов. При рентгенографии легких определяются признаки двусторонней полисегментарной пневмонии.
Анализ крови на гепатит В: HbSAg – положительный.
Биохимический анализ крови: АЛТ – 47 Ед/л, АСТ – 74 Ед/л, билирубин общий – 289 мкмоль/л, креатинин – 297 мкмоль/л, мочевина – 69 ммоль/л.
Общий анализ крови: эритроциты – 2,95 х 1012/л, Нb – 92 г/л, нейтрофилы палочкоядерные – 2%, сегментоядерные – 90 %, лимфоциты – 3%. ПЦР на COVID – положительная (по данным истории болезни).
Несмотря на комплексное лечение, включавшее антибактериальные, противовирусные препараты, отхаркивающие средства, профилактику тромбоэмболии легочной артерии, оксигенацию и поддерживающую терапию, состояние пациентки ухудшилось. Периферическое капиллярное насыщение кислородом снизилось до 44,3%, а ЧСС – до 34 в минуту. В 18 ч констатирована биологическая смерть пациентки.
Выставлен посмертный клинический диагноз:
«Основное заболевание: коронавирусная инфекция, вызванная COVID-19, тяжелая форма. Конкурирующее заболевание: хронический активный гепатит В с исходом в ЦП.
Осложнения основного заболевания: отек легких. Отек головного мозга. Острая легочно-сердечная недостаточность. Инфекционно-токсический шок.
Сопутствующие заболевания: анемия средней степени тяжести».
При патологоанатомическом исследовании выявлена двусторонняя тотальная геморрагическая пневмония; макроскопически – легкие с двух сторон синюшного цвета, тяжелые, уплотнены, безвоздушные; гистологически альвеолы неравномерно расправлены, межальвеолярные перегородки утолщены за счет полнокровных капилляров и лейкоцитарной инфильтрации; в просвете альвеол встречаются гиалиновые мембраны, фибрин; местами альвеолоциты некротизированы с оголением базальной мембраны. В просвете альвеол отечная жидкость и воспалительный экссудат. Кроме того, определяются признаки вирусно-бактериальной пневмонии. При микроскопическом исследовании преобладают дистрофические изменения реснитчатых клеток с базофильными включениями в цитоплазме, десквамация клеток, отек, мононуклеарная инфильтрация; отмечаются скопление нейтрофилов в просветах альвеол и инфильтрация ими межальвеолярных перегородок (рис. 1, см. на вклейке).
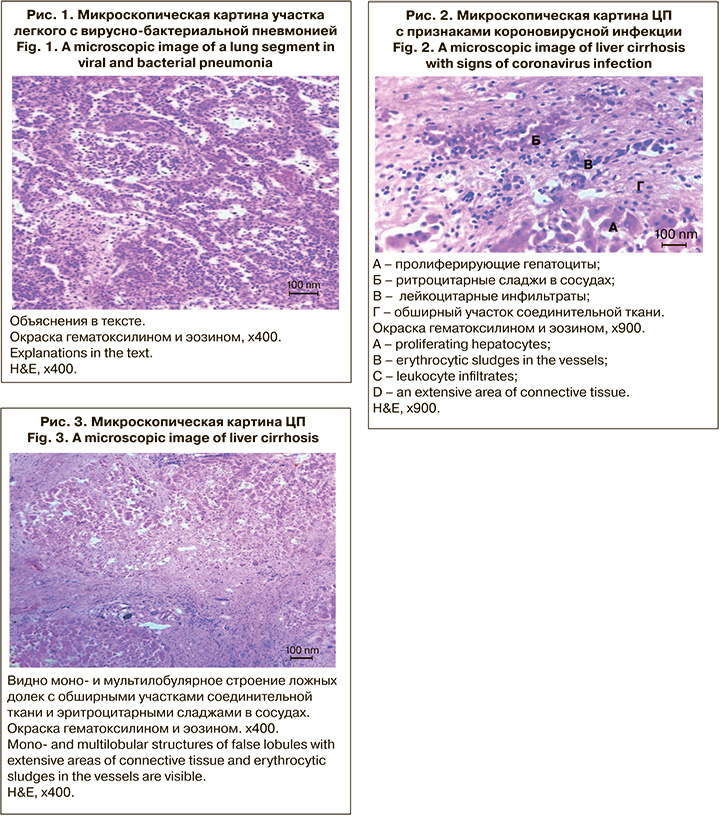
Выявлены признаки гепатита В с исходом в ЦП: при макроскопическом исследовании размеры печени 21 х 14 х 8 х 7 х 4 см, нижний край закруглен, располагается на 2 см ниже уровня края реберной дуги. Вещество печени на разрезах желто-красное, умеренно полнокровное, узловатого строения, узлы 0,2–0,3 см в диаметре.
При гистологическом исследовании наблюдаются выраженное разрастание соединительнотканной стромы печени с формированием моно- и мультилобулярных ложных долек (нарушение цитоархетиктоники печеночных долек); капиляризация синусоидов; выраженная интерсептальная лимфогистиоцитарная инфильтрация с примесью нейтрофильных лейкоцитов; эритроцитарные сладжи с инфильтрацией мононуклераными клетками (рис. 2 и 3, см. на вклейке); крупновезикулярная липидная инфильтрация гепатоцитов, ассоциированная с ультраструктурными признаками токсического воздействия (мега-митохондрии, гиперплазия агранулярной цитоплазматической сети).
Результат вирусологического исследования: РНК SARS-CoV-2 обнаружена в легком.
Патологоанатомический диагноз:
«Основное заболевание: коронавирусная инфекция SARS-CoV-2, двусторонняя тотальная пневмония. Конкурирующее заболевание: цирроз печени.
Осложнения основного заболевания: отек легких. Острая легочно-сердечная недостаточность.
Сопутствующие заболевания: анемия средней степени тяжести (общий анализ крови: эритроциты – 2,95 х 1012/л, Нb – 92 г/л)».
Обсуждение
Хронические заболевания печени – серьезная проблема современной гепатологии, ведущими этиологическими факторами их развития являются гепатотропные вирусы, а также употребление алкоголя. Важную роль в развитии ЦП играют особые синусоидные клетки, или клетки Ито, расположенные в пространстве Диссе. В разгар воспалительной инфильтрации клетки Ито начинают вырабатывать коллаген I, III и V типов, при этом они теряют липидные гранулы и превращаются в миофибробласты. Фиброз печени сопровождается закрытием функциональных межклеточных пространств и нарушением обмена между кровью, поступающей через систему воротной вены, и гепатоцитами, что приводит к гипоксии, а дальнейшее прогрессирование процесса ведет к ЦП.
Приведенный случай демонстрирует неблагоприятный исход у пациентки с циррозом (с компенсированным или декомпенсированным заболеванием печени), инфицированной COVID-19. Основными причинами смерти были респираторные осложнения, а также внезапное ухудшение функциональной активности печени, что привело к терминальной стадии заболевания. Предполагается потенциальный прямой цитопатический эффект COVID-19, поскольку рецепторы AПФ2 в печени могут способствовать проникновению SARS-CoV-2 в гепатоциты [3, 5, 7]. Кроме того, SARS-CoV через специфический белок 7a способен индуцировать апоптоз в клеточных линиях различных органов (включая легкие, почки, печень) каспазо-зависимым путем. Это свидетельствует о возможности непосредственного воздействия SARS-CoV на ткань печени [3, 4, 6]. Несомненное значение имеет тяжелая гипоксия, которая усиливает воспалительные процессы, вызывает окислительный стресс, гипоксемию, развитие симптомов острого респираторного дистресс-синдрома и полиорганной кислородной недостаточности.
Таким образом, пациенты с хроническими заболеваниями печени требуют повышенного внимания врачей в период эпидемии, так как на фоне обострения основного заболевания повышается не только риск заражения COVID-19, но и более тяжелое течение болезни.



