Острые кишечные инфекции (ОКИ) у детей на сегодняшний день остаются одной из ведущих проблем здравоохранения. Основными возбудителями по-прежнему остаются ротавирусы. В последние годы отмечается значительный рост частоты регистрации ОКИ, связанных с позднее открытым вирусом (норовирусом) с 2–5% из числа эпизодов всех вирусных диарей в предыдущем десятилетии до 10–26,5% от общего количества инфекционных поражений желудочно-кишечного тракта1,2 [1–3]. Увеличение доли норовируса в этиологической структуре ОКИ связывают как с внедрением новых диагностических тест-систем, так и с распространением новых форм возбудителя [4]. Пик заболеваемости, как правило, приходится на период с января по апрель [1, 2, 5]. Заболеваемость выше среди детей раннего возраста – от 1 мес. до 3 лет [1]. В этой возрастной группе чаще, чем в других, встречаются среднетяжелые и тяжелые формы заболевания.
Наиболее вероятно, что реальная частота норовирусной инфекции гораздо выше, поскольку многие взрослые и подростки болеют нетяжело, лечатся самостоятельно, не обращаясь к врачам.
В то же время результаты наблюдений показывают, что после купирования основной клинической симптоматики выделение вируса в окружающую среду реконвалесцентами сохраняется в среднем до 28 суток, достигая 182 дней у некоторых пациентов на фоне иммунодефицитных состояний [6].
К основным симптомами норовирусной инфекции, как и других ОКИ, относятся рвота, диарея, боли в животе и лихорадочный синдром [5, 6]. Отличительными особенностями являются многократная рвота, отмечающаяся у многих пациентов в начале заболевания. Как и при других вирусных ОКИ, в большинстве случаев регистрируют частый водянистый стул3 [5–7]. Выраженная рвота приводит к развитию эксикоза, наиболее быстро – у детей раннего возраста, особенно первого года жизни. На фоне обезвоживания повышается риск нарастания выраженности интоксикации и судорожного синдрома, который при норовирусной инфекции встречается чаще, чем при другой этиологии [8]. Длительность основных клинических проявлений при неосложненном течении составляет около 3 сут.
Помимо гастроэнтеритического, у большинства пациентов отмечается интоксикационный синдром со слабостью, вялостью, адинамией, снижением аппетита, бледностью кожных покровов [1].
В литературе есть данные о возможности развития у пациентов с норовирусной инфекцией различных внекишечных проявлений, таких как ринофарингит, пневмония, отит, цистит, кардиомиопатия, менингит [8–10]. Однако анализа особенностей и динамики лабораторных и инструментальных признаков поражения других органов и систем не проводили. В то же время ранее проведенные клинические и экспериментальные исследования4 показали возможность формирования поражений миокарда при инфицировании различными патогенами [11, 12].
Цель исследования – изучение частоты, характера, выраженности и продолжительности экстраинтестинальных проявлений норовирусной инфекции у детей в зависимости от проводимой терапии.
Материалы и методы
В исследование включили 80 детей, госпитализированных в инфекционное отделение для детей ГБУЗ Московской области «Мытищинская городская клиническая больница» (Мытищи). Норовирусная этиология ОКИ была подтверждена методом полимеразно-цепной реакции, при другой этиологии пациентов в исследование не включали. Дети были в возрасте от 8 мес. до 6 лет, в большинстве – от 1 года до 3 лет (42 ребенка или 52%). 27 (34%) пациентов относились к возрастной группе от 3 до 6 лет и 11 (14%) – от 8 мес. до 1 года. 94% имели среднетяжёлую форму ОКИ, что связано в большей степени с показаниями для госпитализации детей в отделение. Продолжительность заболевания от момента появления первых симптомов до включения в исследование составила от 1 до 3 сут.
Всем детям, помимо клинического осмотра, были проведены лабораторные и инструментальные обследования для уточнения состояния печени, желчевыводящих путей, поджелудочной железы, почек, сердца. Оценивали наличие и выраженность изменений дыхательных путей, проявления интоксикационного синдрома. Были проанализированы результаты общего анализа мочи, клинического и биохимического анализов крови с определением уровней активности МВ-креатинкиназы (КК-МВ), лактатдегидрогеназы (ЛДГ), аспарагиновой трансаминазы (АСТ), аланиновой трансаминазы (АЛТ) в сыворотке крови. Оценивали показатели электрокардиографии (ЭКГ) в 12 стандартных отведениях, эхокардиографии (ЭхоКГ), а также ультразвукового исследования (УЗИ) органов брюшной полости и почек.
Пациентов с наличием в анамнезе заболеваний сердечно-сосудистой, мочевыделительной и панкреато-гепатобилиарной систем в исследование не включали.
Повторные клинические осмотры до купирования симптомов осуществляли ежедневно, а при необходимости – чаще, оценивали длительность каждого из проявлений. При наличии отклонений по результатам лабораторного и/или инструментального обследования или выявлении показаний при дальнейшем нахождении в стационаре через 3–7 дней показатели оценивали еще раз, а затем – через 18–25 дней. После выписки из отделения за пациентами с выявленными нарушениями продолжали наблюдение в амбулаторных условиях.
Детям была назначена стандартная рекомендуемая при ОКИ безлактозная диета. Пациентам 1-го года жизни, находящимся на грудном вскармливании, его рекомендовали продолжить. Базисная терапия состояла из регидратационных глюкозо-солевых растворов, назначенных перорально в 39% случаев, парентерально – в 25%, парентерально с последующим переходом на пероральное введение жидкости – в 36%. Энтеросорбенты получали 81% детей, пробиотики – 89%, жаропонижающие (ибупрофен и/или парацетамол) при температуре выше 38–39 °С – 64%.
Результаты и обсуждение
Из внекишечных клинических проявлений наиболее часто – у 27 (34% детей) – лечащие врачи отмечали признаки ринита с заложенностью носа, умеренными водянистыми выделениями, гиперемией и отёчностью носовых ходов в сочетании с незначительно или умеренно выраженным фарингитом. Симптомы интоксикации были отмечены у всех пациентов.
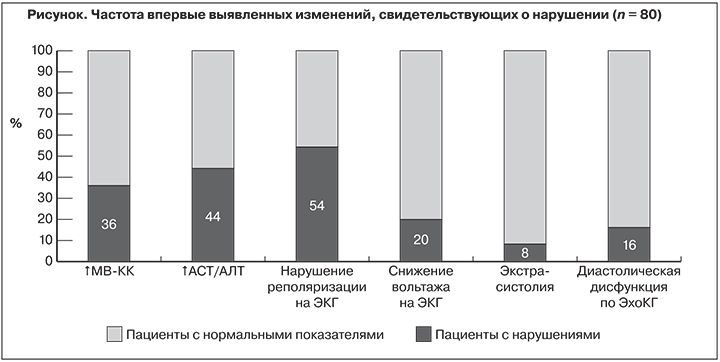
По данным дополнительных исследований, впервые выявленные изменения на ЭКГ были обнаружены у 57 (71%) детей с норовирусной инфекцией (см. рисунок). У 8 детей было одновременное сочетание различных отклонений. Наиболее часто – у 43 (54%) детей – выявляли нарушения реполяризации на ЭКГ в виде сглаженности зубцов Т в отведениях V5, V6, I, II, aVF. По данным ЭхоКГ, у 13 (16%) детей эти изменения сопровождались диастолической дисфункцией, а у 29 (36%) детей – повышением уровней активности КК-МВ, изолированно или одновременно с увеличением значений ЛДГ и/или АСТ и/или соотношения АСТ/АЛТ.
По результатам УЗИ органов брюшной полости были выявлены изменения печени и/или желчного пузыря и/или поджелудочной железы у 53% пациентов. Чаще всего отмечали увеличение поджелудочной железы – у 42 (53%) детей, её реактивные изменения – у 38 (47,5%), небольшой степени гепатомегалию – у 37 (46%), стаз желчи в желчном пузыре – у 28 (35%). Нарушения структуры почек (чаще – уплотнение стенок чашечно-лоханочной системы), согласно данным УЗИ, были выявлены у 38% детей.
Симптомы интоксикации сохранялись у пациентов в течение 2–3 сут., до момента устойчивой нормализации температуры тела. Продолжительность проявлений ринофарингита составила от 3 до 7 сут. Других симптомов, характерных для распространения воспалительного процесса на нижележащие отделы дыхательных путей, не отмечали.
При повторных ЭКГ, ЭхоКГ и лабораторном обследовании, которые были проведены непосредственно после купирования основных проявлений ОКИ, нарушения сохранялись только у 6 (7,5%) пациентов. Нарушения реполяризации, снижение вольтажа и повышение КК-МВ регистрировали одновременно с диастолической дисфункцией. Сочетание изменений на ЭКГ и ЭхоКГ диктовало необходимость подозревать у этих пациентов вероятный инфекционный миокардит. У 4 из них нарушения сохранялись до 3 нед., а через 18–25 дней оставались у 2 (3,5%), что требовало дальнейшего наблюдения и лечения у кардиолога.
По результатам оценки данных УЗИ, в динамике на 18–25-й день у всех пациентов с выявленными ранее изменениями почек показатели были в пределах возрастной нормы. Ни у одного пациента к этому моменту не было обнаружено признаков стаза желчи. Однако у 8 (19%) детей с обнаруженным отклонением сохранялось увеличение поджелудочной железы, а у 11 (29%) оставались изменения ее паренхимы, у 6 (16%) сохранялась гепатомегалия. Эти пациенты нуждались в дальнейшем наблюдении и лечении у гастроэнтеролога.
Оценка возможного влияния особенностей проводимой терапии, несмотря на применение стандартных подходов у всех пациентов, показала, что среди детей, получавших с первых суток кремния диоксид коллоидный (полисорб) не было случаев сохранения какого-либо из оценивавшихся нарушений к 18–25-му дню наблюдения. Выявленные нарушения на ЭКГ у 1 ребенка были полностью купированы на 3-и сутки. Применение диоксида кремния коллоидного оказывало обрывающий эффект на всю симптоматику норовирусной инфекции в течение одних суток лечения в случае, если терапия была начата с первых часов заболевания. У этих детей температура тела нормализовалась к концу 1-х или на 2-е сутки, симптомы ринофарингита были незначительно выражены и купировались в течение 2–3 дней.
Диоксид кремния коллоидный давно известен и активно используется в пищевой и фармацевтической промышленности, представлен в перечне «признанных полностью безопасными» (Generally recognizedas safe – GRAS) Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), а также получил высокую оценку в отчете Европейского центра экотоксикологии и токсикологии химических веществ (ECETOC). Выбор данного препарата обусловлен его доказанной безопасностью, высокой эффективностью (удельная поверхность сорбции частиц – более 300 м2/г), отличными протеонектическими свойствами, а также всеми прочими свойствами современных энтеросорбентов и длительным (более 20 лет) постклиническим опытом применения. Протеонектическими свойствами полисорба объясняется его способность связывать значительное количество микроорганизмов (до 10 млрд микробных тел на 1 г препарата и более) независимо от видовой принадлежности, а также различные эндо- и экзотоксины.
Выявление внекишечной симптоматики на фоне острых проявлений норовирусной инфекции и их купирование в период реконвалесценции указывает на непосредственную роль вируса в генезе этих изменений. Эффективная своевременная терапия позволяет сократить сроки выздоровления и значительно уменьшить выраженность и продолжительность внекишечных проявлений норовирусной инфекции.
Заключение
Типичные желудочно-кишечные симптомы норовирусной инфекции у детей сопровождаются во многих случаях признаками вовлечения в инфекционно-воспалительный процесс гепатобилиарной системы, поджелудочной железы, верхних дыхательных путей, почек, сердца. Активная своевременная комплексная терапия позволяет сократить частоту развития, продолжительность и выраженность как основных симптомов ОКИ, так и внекишечных проявлений. Эффективным лекарственным средством для лечения норовирусной инфекции у детей следует считать диоксид кремния коллоидный (полисорб).



